Выхаживание новорожденных с массой тела до 1500 г, включая детей с экстремально низкой массой тела при рождении
0 RUB
Ежегодно в мире 12,9 млн. детей рождаются недоношенными - это 10% всех родившихся за год детей на Земле. Больше всего детей рождаются недоношенными в странах Африки - 11,9% среди всех новорожденных, в Северной Америке - 10,6%, в Австралии и новой Зеландии - 6,4%, в Европе 6,2%.
В России ежегодно недоношенными рождаются около 6%. При этом почти 60% всех случав преждевременных родов приходится на долю малышей с легкой степенью недоношенности- 32-36 недель беременности.
Однако, одними из наиболее сложных медицинских задач, решение которых требует адекватного лекарственного обеспечения и хорошей технической оснащенности лечебно-профилактического учреждения, высокой профессиональной квалификации врачебного и среднего медицинского персонала являются эффективная интенсивная терапия и успешное выхаживание детей с очень низкой (от 1000г до 1500 г) и экстремально низкой (менее 1000 г) массой тела при рождении. Благодаря внедрению современных подходов к выхаживанию глубоконедоношенных новорожденных, в последние годы произошло существенное снижение летальности и уменьшение ранней детской инвалидизации детей, родившихся с экстремально низкой и очень низкой массой тела.
Особенности оказания помощи недоношенным новорожденным с массой тела менее 1500 г в родильном зале
С целью стабилизации гемодинамического статуса ребенка, профилактики некротического энтероколита, внутрижелудочковых кровоизлияний, сепсиса и врожденной анемии, сразу после извлечения из полости матки всем недоношенным новорожденным проводится отсроченное пережатие и пересечение пуповины спустя 60 секунд после рождения; в том случае, когда отсроченное пережатие невозможно по состоянию матери или ребенка, проводится «милкинг» - сцеживание пуповины по направлению к ребенку в течение 20 секунд перед ее пережатием и пересечением.
Одним из ключевых элементов выхаживания критически больных и глубоконедоношенных детей является профилактика гипотермии. Для этого при ожидающихся преждевременных родах температура в родильном зале повышается до 26-28С. Уже в первые 30 секунд жизни, новорожденному проводятся мероприятия по обеспечению тепловой защиты: туловище ребенка полностью герметично оборачивается в пленку, поверхность головы ребенка дополнительно защищается от потери тепла при помощи пеленки или шапочки.
Другим необходимым элементом ранней стабилизации глубоко недоношенного ребенка является проведение респираторной терапии, которая обеспечивала бы создание и поддержание непрерывного положительного давления в дыхательных путях. Постоянное положительное давление способствует созданию и поддержанию функциональной остаточной емкости легких, препятствует ателектазированию, снижает работу дыхания. В случаях, когда у недоношенного ребенка с первой минуты жизни отсутствует регулярное спонтанное дыхание, ребенку проводится маневр «продленного вдоха» для наиболее эффективного расправления альвеол и формирования функциональной остаточной емкости легких. Новорожденным гестационного возраста 26 недель и менее, матери которых не получили курс антенатальной стероидной профилактики РДС, в первые 15 минут жизни проводится профилактическая терапия сурфактантом. С ранней терапевтической целью введение сурфактанта выполняется всем новорожденным с гестационным возрастом менее 32-х недель при появлении симптомов, свидетельствующих о реализации у них тяжелого респираторного дистресс- синдрома в виде нарастания дыхательных нарушений появления потребности в дополнительной подаче кислорода. До получения результатов обследования ребенку уже в родильном зале назначается эмпирическая антибактериальная терапия с последующей коррекцией, а также для улучшения функции дыхания и профилактики развития хронических заболеваний легких, вводится кофеин.
Транспортировка недоношенных новорожденных с массой тела менее 1500 г из родильного зала в отделение интенсивной терапии
Транспортировка новорожденных с ОНМТ и ЭНМТ из родильного зала в отделение интенсивной терапии проводится в пластиковой пленке, в транспортном инкубаторе, обеспечивающем поддержание оптимальных температуры и влажности, под контролем пульсоксиметрии. Во время транспортировки ребенку продолжается респираторная терапия с непрерывным поддержанием остаточного давления в легких.
Особенности выхаживания недоношенных новорожденных с массой тела менее 1500 г в отделении реанимации и интенсивной терапии
После поступления ребенка с ЭНМТ и ОНМТ в отделение реанимации и интенсивной терапии в первые часы жизни ребенку проводится целый ряд мероприятий по стабилизации состояния: контроль температуры тела, взвешивание не вынимая ребенка из инкубатора, введение сурфактанта в легкие при наличии показаний (если не было выполнено в род. зале); профилактика гипервениляции и избыточного поступления кислорода - гипероксии (контроль уровня сатурации кислорода (SpO2) который должен составлять 90-95%); обеспечение непрерывного поступления жидкости и питательных веществ (углеводов, аминокислот, жировых эмульсий, витаминов и микроэлементов через венозный катетер, контроль содержания глюкозы в крови, контроль показателей артериального давления.
Очень важным условием стабилизации глубоконедоношенного ребенка в первые часы жизни является снижение уровня сенсорной стимуляции внешними раздражителями до минимума (защита от света, шума, боли, тактильных раздражителей). С этой целью используются помещение в укладку «гнездо» для придания ребенку положения повторяющего позу плода в утробе матери, светоизолирующая накидка на инкубатор.
Немаловажным фактором стабилизации состояния новорожденного с массой тела менее 1500 г является молозиво матери, которое в объеме нескольких капель дается за щечку ребенку сначала в родильном зале, а затем в отделении интенсивной терапии в течение первых часов жизни. В возрасте 6 часов жизни начинается пробное трофическое энтеральное питание с постепенным увеличением объема в последующие дни под контролем усвоения. Новорожденные дети кормятся преимущественно нативным материнским молоком, которое мать ребенка сцеживает, приходя в отделение. В случае нехватки материнского молока докорм осуществляется молочными смесями, адаптированными для выхаживания глубоконедоношенных новорожденных. Начиная с 14 дня жизни ребенка, когда материнское молоко становится более зрелым, для дополнительной дотации нутриентов, материнское молоко обогащается с помощью специальной добавки, фортификатора. Это позволяет сохранить все преимущества грудного вскармливания с одной стороны и обеспечить повышенные потребности глубоко недоношенного малыша в нутриентах, таких как белок, кальций, фосфор, железо и микроэлементы, быстро растущего, с другой.
Для создания психо-эмоциональной связи между родителями и ребенком, а также для формирования на поверхности кожи малыша защитной оболочки из сапрофитных микроорганизмов, которые населяют поверхность кожи родителей, всем глубоконедоношенным новорожденным проводятся сеансы «кенгуру», во время которых ребенок выкладывается кожа к коже на грудь матери или отцу. После стабилизации состояния уже на первой неделе жизни в отделении реанимации и интенсивной терапии один раз в несколько дней проводится купание ребенка при участии родителей.
Среди заболеваний, которые могут развиваться неонатальном периоде, и в исходе периода новорожденности и оказывают существенное влияние на состояние здоровья и качество жизни ребенка, в некоторых случаях являясь причиной инвалидизации детей с очень низкой и экстремально низкой массой тела, следует выделить:
- респираторный дистресс синдром;
- инфекционно-воспалительные заболевания, такие как пневмония (воспаление легких) и сепсис (бактериальная инфекция крови);
- бронхо-легочную дисплазию;
- гемодинамически-значимый функционирующий артериальный проток;
- перинатальное поражение центральной нервной системы (внутрижелудочковое кровоизлияние III степени или перивентрикулярная лейкомаляция),
- а также ретинопатию недоношенных.
Одной из составляющих выхаживания недоношенного ребенка с экстремально низкой массой тела является адекватное вскармливание. Не вызывает сомнений, что именно организации рационального вскармливания недоношенных детей принадлежит одна из решающих ролей в комплексе мероприятий, обеспечивающих их физиологическое, физическое и моторное развитие. Биологически полноценное питание позволяет обеспечить нормальное функционирование органов пищеварительной системы, благоприятное течение метаболических процессов, физиологическое становление иммунокомпетентности и положительную динамику со стороны гематологических, микробиологических и некоторых других показателей .
В городскую детскую больницу № 7 города Барнаула поступил ребенок в отделение реанимации для новорожденных детей с массой 488 граммов. Из анамнеза известно, что рожден от III беременности, третьих родов путем экстренно проведенного кесарева сечения, при сроке гестации 23-24 недели, поперечном положении плода, преждевременной отслойки плаценты. Женщина в консультации не наблюдалась. Имеется отягощенный акушерско-гинекологический анамнез: I беременность — ребенок умер в 4 месяца от декомпенсированной гидроцефалии; II — двойня — мертворожденные. Из патологии матери — гепатит В, хронический пиелонефрит, курит до 10 сигарет в день. Ребенок рожден с массой 530 граммов, в поперечном предлежании путем кесарева сечения, длина тела 27 см, окружность головы 21 см, окружность груди 17 см. Оценка по Апгар 5-6 баллов. Состояние при рождении крайне тяжелое. Максимальная убыль массы на пятые сутки составила 7,9% (42 грамма). Питание зондовое по 4,0-6,0 мл 8 раз в сутки. В отделение реанимации поступил с антропометрическими показателями: масса — 488 граммов, длина тела 28 см, окружность головы — 22,5 см, окружность груди — 19,3 см.
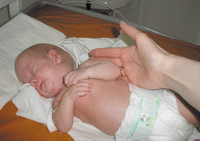
Состояние тяжелое. Кожные покровы иктеричные с периоральным и периорбитальным цианозом, с мраморным рисунком. Подкожно-жировой слой истончен. Тургор мягких тканей значительно снижен. Поза лягушки (рис. 1). Диффузная гипотония. Слизистые чистые, бледные. В легких дыхание ослаблено, участие вспомогательной мускулатуры в акте дыхания. Тоны сердца ритмичные, приглушены, систолический мягкий шум в точке Боткина. Живот умеренно вздут. Печень пальпируется до 1,5 см из-под края реберной дуги, селезенка не пальпируется. Перистальтика кишечника ослабленная. Мочится свободно. Стул кашицеобразный 1-2 раза, темно-коричневый.
Результаты лабораторных методов исследования:
Общий анализ крови — гемоглобин 94 г/л, эритроциты — 3,14х10 12 /л, тромбоциты — 350х10 9 /л, лейкоциты — 12,0х10 9 /л, лейкоцитарная формула: э — 4%, п — 1%, с — 51%, л — 41%, м — 3%.
Общий анализ мочи: белок — 0,3 г/л, лейкоциты — 3-4 в поле зрения, бактерии ++++.
Биохимический анализ крови: общий белок — 57 г/л, альбумины — 37 г/л, глобулины — 20 г/л, глюкоза — 2,3 ммоль/л, холестерин — 45 мкмоль/л, билирубин общий — 130 мкмоль/л, прямой — 4 мкмоль, непрямой 128 мкмоль/л, АЛТ — 35 ед/л, АСТ — 40 ед/л.
Копрограмма — кашицеобразный, черный, рН — 5,0, слизь +++, жирные кислоты +++, лейкоциты 0-1 в поле зрения.
Кровь на внутриутробные инфекции — антитела к вирусу простого герпеса IgG в титре 1:100, авидность — 42%.
Также проведены инструментальные методы исследования:
УЗИ внутренних органов — гипотония лоханки левой почки, признаки незрелости левой почки.
Нейросоноскопия — внутрижелудочковое кровоизлияние I степени слева. Перивентрикулярная ишемия на всем протяжении.
ЭХО-КГ — открытое овальное окно 3 мм.
Детский хирург — дисплазия тазобедренных суставов.
Невролог — внутриутробная инфекция недифференцированная с поражением центральной нервной системы (ЦНС) и внутренних органов. Доброкачественная внутричерепная гипертензия. Типичные эпипараксизмы. Сочетанная форма задержки психоэмоционального и доречевого развития. Синдром гипервозбудимости. Последствия перинатального поражения ЦНС постгеморрагического генеза.
Офтальмолог — ретинопатия недоношенного.
На протяжении периода нахождения в стационаре ребенком получено следующее лечение: лечебное питание заменителями грудного молока, увлажненный кислород, переливание отмытых эритроцитов дважды, цефотаксим, гидрохлоротиазид + триамтерен (Триампур композитум), глицин, фолиевая кислота, фуросемид (Лазикс), сернокислая магнезия, витамины D и Е, железа хлорид (Гемофер), Бифидумбактерин.
Питание проводилось через назогастральный зонд. Учитывая ранний срок рождения ребенка, у матери отсутствовало грудное молоко, поэтому в качестве заменителя грудного молока назначена смесь Alfare®, на основе полного гидролиза белка. Расчет питания проводился калорийным методом. Вскармливание данной смесью проводилось в течение 2,5 месяцев до достижения массы 1355 граммов. Ежедневные прибавки составляли в среднем 11,6 грамма. Из функциональных нарушений со стороны желудочно-кишечного тракта отмечались срыгивания, которые оценивались по балльной системе и не превышали 1-2 баллов. Согласно рекомендациям ESPGHAN , интенсивность срыгиваний оценивалась по пятибалльной шкале, отражающей совокупную характеристику частоты и объема срыгиваний.
0 баллов. Отсутствие срыгиваний.
1 балл. Более 5 срыгиваний в сутки объемом более 3 мл.
2 балла. Более 5 срыгиваний в сутки объемом до 1/2 количества смеси за одно кормление менее чем в половине кормлений.
3 балла. Более 5 срыгиваний в сутки объемом до 1/2 количества смеси, введенной за одно кормление, не чаще чем в половине кормлений.
4 балла. Срыгивания небольшого объема в течение 30 минут и более после каждого кормления.
5 баллов. Срыгивания от 1/2 до полного объема смеси не менее чем в половине кормлений.
Характер стула оценивался согласно Бристольской шкале и был оценен по типу 6.
 По достижении массы 1355 граммов ребенок переведен на смесь PreNan®, предназначенную для вскармливания недоношенных и маловесных детей. Вскармливание продолжалось до момента достижения массы 2062 грамма. В последующем, до выписки ребенка из стационара, ребенок вскармливался адаптированной смесью Nestogen® 1, в объеме 55,0-65,0 мл 7 раз в сутки на протяжении двух месяцев.
По достижении массы 1355 граммов ребенок переведен на смесь PreNan®, предназначенную для вскармливания недоношенных и маловесных детей. Вскармливание продолжалось до момента достижения массы 2062 грамма. В последующем, до выписки ребенка из стационара, ребенок вскармливался адаптированной смесью Nestogen® 1, в объеме 55,0-65,0 мл 7 раз в сутки на протяжении двух месяцев.
Физическое развитие: в 1 мес — масса 691 грамм, в 2 мес — 1022 грамма, в 3 мес — 1590 граммов, к 4 мес — 2062 грамма.
Ребенок выписан в возрасте 6 месяцев (рис. 2), в состоянии средней степени, обусловленном неврологической симптоматикой, с антропометрическими данными: масса 2680 граммов, длина тела 45 см, окружность головы 36 см, окружность груди 31 см. Кожные покровы бледно-розовые, чистые. В легких дыхание пуэрильное. Сердечные тоны ритмичные, средней звучности. Живот мягкий. Стул по типу 6 согласно Бристольской шкале, желтый, до 2-3 раз в сутки. Синдрома срыгивания не отмечалось.
В динамике результаты обследования:
Общий анализ крови — гемоглобин — 92 г/л, эритроциты — 3,5х10 12 /л, лейкоциты — 9,0х10 9 /л, лейкоцитарная формула: э — 2%, с — 24%, л — 68%, м — 6%, тромбоциты — 508х10 9 /л.
Биохимический анализ крови — общий белок — 66,0 г/л, альбумины — 46 г/л, глобулины — 19,3 г/л, глюкоза — 3,6 ммоль/л, билирубин общий — 14,7 мкмоль/л, прямой 1,0 мкмоль/л, непрямой 13,7 мкмоль/л.
Общий анализ мочи — лейкоциты 2-3 в поле зрения, удельный вес — 1009, эпителий — большое количество.
Копрограмма — желтый, кашицеобразный, жирные кислоты +.
Таким образом, адекватное вскармливание современными заменителями грудного молока (Alfare®, PreNan®, Nestogen® 1), предназначенными для разных этапов выхаживания, помогает грамотно скорректировать питание и позволяет предотвратить утяжеление заболеваний и вовлечение в патологический процесс других органов и систем, а также восстанавливать массу тела.
Литература
Яцык Г.?В., Студеникин В.?М., Скворцова В.?А. Вскармливание новорожденных: Руководство по неонатологии. М.: МИА, 1998. С. 205-214.
Vandenplas Y. Current concepts and issues in the management of regurgitations in infants: а reapprisal // Acta Paediatr. 1996. Vol. 85. P. 531-354.
Т. С. Ардатова
*
Ю. Ф. Лобанов
*, доктор медицинских наук, профессор
Т. Ю. Борисенко
**
А. В. Илюхин
**
Т. Е. Стрельникова
**
О. С. Балахнина
**
*Алтайский государственный медицинский университет,
**МУЗ Детская городская больница № 7,
Барнаул
Терминология. Преждевременные роды (рождение недоношенного ребенка) - это роды, происшедшие до окончания полных 37 недель беременности. Срок беременности (срок гестации) условно отсчитывают с первого дня последнего менструального цикла.
Может использоваться термин постконцептуальный возраст - предполагаемый общий (т.е. гестационный плюс постнатальный) возраст недоношенного ребенка в неделях с начала последнего менструального цикла матери. Например, 7-недельный ребенок (ребенку 1 мес. 3 нед.), родившийся на 25-й неделе гестации, трактуется как ребенок с постконцептуальным возрастом 32 недели. В подобной ситуации иногда используют термин постменструальный возраст для описания этой же комбинации - срок гестации плюс постнатальный возраст. Знание постконцептуального возраста недоношенного ребенка в практической работе необходимо, особенно в первые месяцы жизни, для правильной оценки соответствия его неврологического статуса (необходимого и важного компонента характеристики общего состояния недоношенного новорожденного) истинной зрелости данного ребенка. Известно, что мышечный тонус, появление безусловных рефлексов новорожденного, поведенческие реакции имеют принципиальные различия в зависимости от срока развития в неделях.
Согласно приказу Минздрава России №318 от 04.12.92 рекомендована следующая терминология:
все дети с массой тела <2500 г - это новорожденные с малой массой. Среди них выделяют группы:
2 5 0 0 - 1 5 0 0 г - дети с низкой массой тела при рождении (НМТ);
1 5 0 0 - 1 0 0 0 г-с очень низкой массой тела (ОНМТ);
1 0 0 0 г - с экстремально-низкой массой тела (ЭНМТ).
Для того чтобы отечественная статистика была сопоставима с международными критериями в области перинатологии, Россия, учитывая рекомендации ВОЗ, перешла на новые критерии, что отражено в вышеупомянутом приказе. Учреждения здравоохранения должны осуществлять регистрацию всех детей, родившихся живыми и мертвыми, которые имеют массу тела при рождении 500 г и более, длину - 25 см и более, при сроке беременности 22 нед. и более (отраслевые показатели). Однако по-прежнему государственная статистика из рожденных живыми учитывает только детей с 28 нед. гестации и более (масса тела 1 0 0 0 г и более, длина 35 см и более). Из родившихся живыми с массой тела 5 0 0 - 9 9 9 г подлежат регистрации в органах ЗАГСа только те новорожденные, которые прожили 1 6 8 часов (7 суток).
Классификация. Использование ранее существовавшей в отечественной литературе классификации недоношенности по степеням нецелесообразно, ибо разделение детей на группы по массе тела ни в коей мере не отражает истинной степени недоношенности (масса тела может не соответствовать сроку гестации). Среди недоношенных детей в 18,6-25% случаев (Дементьева Г.М., 1978; Медведев М.В., 1998) встречаются задержки внутриутробного развития по асимметричному и симметричному типам. Кроме того, известно, что в группе детей с массой тела при рождении менее 2500 г каждый третий - доношенный новорожденный.
В настоящее время при установлении диагноза недоношенный новорожденный указывается срок беременности в неделях, на котором произошли данные роды (гестационный возраст новорожденного). Это конкретизирует базовую ситуацию, позволяет дать правильную оценку недоношенного ребенка и выбрать тактику его ведения (пример диагноза: недоношенный новорожденный - 28 недель).
Для оценки соответствия всех параметров развития недоношенного ребенка, клинического состояния всех его систем и органов в первую очередь необходимо знать его гестационный возраст. Методы оценки гестационного возраста изложены в главе III.
По соотношению массы тела и гестационного возраста как доношенных, так и недоношенных детей разделяют на три группы:
большие для данного гестационного возраста (БГВ);
соответствующие гестационному возрасту (СГВ);
малые для гестационного возраста (МГВ).
Идея этой классификации заключается не в чисто академическом интересе, в ней заложен глубокий клинический смысл. Каждой группе присуща типичная патология в периоде новорожденное™. Таким образом, распределение детей по группам позволяет прогнозировать патологию для каждого ребенка сразу после рождения, что особенно важно в практической работе с маловесными детьми, у которых клиническая картина различных заболеваний часто схожа. Упуская эту часть данных о новорожденном, клиницист может совершить ошибочные шаги на пути осмысления патологии и диагностики заболевания. Наиболее типичным примером является трактовка синдрома возбуждения и/или судорожного синдрома у детей МГВ только как следствия постги-поксического состояния, не принимая во внимание возможных у них обменных нарушений (гипогликемии, гипокальциемии), характерных для детей, малых к сроку беременности, которые также могут вызвать синдром возбуждения и требуют безотлагательных мероприятий для предупреждения повреждений ЦНС. Если же мы будем основываться на указанной классификации (в мировой практике она всегда используется при постановке диагноза новорожденному при любом сроке беременности), вышеупомянутый диагноз дополнится и будет сформирован так: недоношенный новорожденный - 28 недель, МГВ (или БГВ, СГВ).
Для постнатальной оценки соответствия физического развития ребенка его гестационному возрасту используют специальные таблицы (табл. 8.1 и табл. 3.16).
Частота преждевременных родов весьма вариабельна. В большинстве про-мышленно развитых стран в последние два десятилетия она достаточно стабильна и составляет 5-10% от числа родившихся детей. Частота преждевременных
родов в Санкт-Петербурге - 7,4-6,7% (1999-2002). В США из 3,7 млн ежегодно рождающихся младенцев 10,8% - дети, родившиеся с массой тела менее 2500 г, и 1 , 1 % - родившиеся ранее 32 нед. и с массой тела менее 1 2 5 0 г.
Показатель неонатальной смертности недоношенных детей намного превышает таковой у родившихся в срок и в значительной степени зависит от эффективности оказания медицинской помощи: мониторинга жизненно важных функций, правильно проводимого контроля теплового режима, обеспечения респираторной поддержки, коррекции ацидоза и электролитных нарушений, введения адекватного питания, рационального назначения медикаментозной терапии и профилактики инфекций.
Выживаемость недоношенных детей непосредственно зависит от срока ге-стации и массы тела при рождении. Дети с массой тела 1500 г и ниже (менее 30-31 нед. гестации) составляют только 1 % от всех живорожденных, но в то же время 70% случаев смерти в неонатальном периоде (за исключением детей с врожденными аномалиями) приходится на детей с массой тела до 1 5 0 0 г. С накоплением опыта интенсивного лечения новорожденных недоношенных детей отмечается прогрессивное снижение уровня смертности (табл. 8.2).
Данная таблица в настоящее время имеет историческое значение, однако интересна для отслеживания темпов снижения смертности недоношенных детей в США (табл. 8 . 2) и сопоставления этого показателя с отечественными данными (табл. 8.3).
Врачу первичного звена
Здоровье детей, родившихся с экстремально низкой и очень низкой массой тела
^ Р.И. Шалина, Ю.В. Выхристюк, Е.Я. Караганова, Е.Р. Плеханова, Е.В. Лебедев, Д.С. Спиридонов
Кафедра акушерства и гинекологии Педиатрического факультета ГБОУВПО "Российский национальный исследовательский медицинский университет им. Н.И. Пирогова" МЗ РФ, Москва
В статье представлены факторы риска для здоровья глубоко недоношенных детей. К факторам риска в антенатальном периоде относятся сочетанные осложнения беременности, внутриутробная задержка развития плода, хроническая гипоксия, внутриутробное инфицирование, в интранатальном периоде - самопроизвольные роды через естественные родовые пути, быстрые роды, экстренное оперативное родоразрешение по абсолютным показаниям со стороны матери, в постнатальном периоде - асфиксия при рождении, массивные внутричерепные кровоизлияния, длительная искусственная вентиляция легких. Установлено, что кесарево сечение повышает частоту рождения здоровых детей, но не исключает развития тяжелой патологии.
Ключевые слова: глубоко недоношенный ребенок, пренатальные факторы риска, интрана-тальные факторы риска, постнатальные факторы риска, этапное выхаживание недоношенных детей.
Проблема детей, родившихся с экстремально низкой массой тела (ЭНМТ) и очень низкой массой тела (ОНМТ), остается актуальной для специалистов перинатальной медицины и педиатров, особенно с момента введения в 2011 г. в Российской Федерации новых критериев живорожден-ности, рекомендованных Всемирной организацией здравоохранения .
Шанс выжить дается новорожденным с гестационным возрастом от 22 нед. Важно отметить, что количество преждевременных родов значительно не изменилось, что связано с относительно небольшим количеством родов, приходящихся на срок гестации 22-27 нед. Частота рождения недоношенных детей, по нашим данным, составляет: глубоко недоношенных - 1,0-1,2%, с ЭНМТ (<1000 г) - 0,1-0,3%, с ОНМТ (1001-1500 г) - 0,8-0,9%.
Контактная информация: Выхристюк Юлия Владимировна, [email protected]
Новые технологии ухода за недоношенными детьми, диагностические и реанимационные возможности способствовали существенному повышению выживаемости глубоко недоношенных детей, хотя уровень их здоровья остается довольно низким, а заболеваемость занимает ведущее место в структуре перинатальной патологии детей раннего возраста .
У большинства таких детей отмечается отставание в физическом и нервно-психическом развитии на протяжении как минимум первых 3 лет жизни. Во всех клинических исследованиях прослеживается четкая зависимость низких темпов прироста показателей физического и нервно-психического развития от массы тела при рождении . У этой категории детей высока вероятность гибели и поражения центральной нервной системы, приводящего к инвалидности с детства. Ведущими причинами гибели детей в раннем неонатальном периоде
Здоровье недоношенных детей
и периоде новорожденности являются массивные внутричерепные кровоизлияния, а также внутриутробная инфекция.
Данные наблюдений за постнатальным развитием выживших детей свидетельствуют о том, что частота тяжелых неврологических нарушений (инвалидность с детства) в группах детей с массой при рождении 1000-1500, 800-999 и 500-799 г составляет 12-19, 22-28 и 31-39% соответственно . Кроме того, по данным разных авторов, для детей с ЭНМТ и ОНМТ при рождении в сроки гестации до 32 нед характерна сопутствующая патология: поражение легких (бронхолегочная дисплазия) и глаз (ретинопатия недоношенных), нарушение слуха (нейросенсорная тугоухость). В сочетании с неврологическими расстройствами всё это существенно влияет на дальнейшее качество жизни .
У половины детей, родившихся в сроки 27-28 нед, выявляются тяжелые церебральные нарушения, у остальных - минимальные мозговые дисфункции. Из числа детей, родившихся в сроки 31-32 нед, 75% были практически здоровы к 1-му году жизни. Мы не смогли объективно оценить данные в отношении состояния детей, родившихся в сроки 25-26 нед, из-за небольшого количества выживших. В общей сложности здоровые дети составили 60,8% от общего количества детей с ЭНМТ и ОНМТ при рождении.
Задержка развития детей с ЭНМТ и ОНМТ
Диагноз "задержка развития" устанавливается по факту обнаружения стабильно низких показателей массы и длины тела и окружности головы по данным >2 измерений; в качестве границы между нормой и патологией в большинстве стран принят 10-й центиль соответствующих весовых кривых.
По результатам многоцентрового исследования, законченного в Канаде в 2010 г., из 8636 детей с ЭНМТ при рождении значения массы тела менее 10-го цен-
тиля к 18 мес скорригированного возраста отмечались у 46% (из них у 31,3% - менее 3-го центиля), значения окружности головы менее 10-го центиля - у 21,8% (из них у 11,3% - менее 3-го центиля), а у 16,2% детей имели место сочетанные низкие показатели физического развития . Многие авторы при этом подтверждают, что риск отставания в физическом развитии у детей одинакового гестационного возраста тем выше, чем меньше масса ребенка при рождении .
Темпы физического развития недоношенного ребенка в неонатальном периоде (до достижения 44 нед постконцептуального возраста) не совпадают с таковыми у плода. Это связано с внеплановым повышением энергозатрат при внеутробном существовании. При обычном течении беременности в III триместре происходит стремительный рост всех внутренних органов, значительное увеличение жировой и тощей массы плода, формируются запасы бурого жира, играющие роль энергетических депо у доношенного новорожденного в первые месяцы жизни, а также осуществляется накопление кальция и фосфора . Все эти процессы в случае преждевременного рождения нарушаются, как только заканчивается поступательный рост плода.
Прогностически неблагоприятным признаком в отношении показателей физического развития в первые 2 года жизни для новорожденных является потеря более 15% массы тела с последующим медленным восстановлением. Примерно 48% детей, рожденных в сроки гестации 23-26 нед, к 12 мес скорригированного возраста имеют массу тела менее 10-го центиля, а сроки восстановления темпов ее прироста коррелируют со степенью недоношенности. Дети с гестационным возрастом более 27 нед "догоняют" в развитии своих доношенных сверстников примерно к 30 мес жизни, в то время как более половины детей, родившихся в сроки гестации 23-26 нед, к 3 годам фактического возраста ни по массе
Врачу первичного звена
тела, ни по приросту окружности головы им не соответствуют .
Описано несколько вариантов развития после окончания неонатального периода. Обычно у глубоко недоношенных детей сохраняются низкие темпы прироста показателей физического развития, и к 40 нед постконцептуального возраста масса и длина тела у них отличаются от таковых у доношенных новорожденных на >2 стандартных отклонения. При другом варианте у детей после 28 дней жизни наращиваются темпы прироста физического развития в соответствии с внутриутробным приростом плода. При этом у детей с массоростовыми показателями при рождении, коррелирующими с гестационным возрастом, имеет место стабильный плавный прирост, а у детей с низкими массоростовыми показателями по отношению к гестационному возрасту чаще наблюдается стремительный "скачок" показателей физического развития (catch-up growth) к 40-й неделе постконцептуального возраста.
" Скачок" в развитии определяется как быстрое увеличение значений массо-ростовых показателей (на 1-2 стандартных отклонения) и достижение средней нормы в популяции. Примерно у 80% недоношенных детей отмечается такой прирост массы, длины тела и окружности головы с первых месяцев жизни (после первоначальной потери массы тела) или в другие временные промежутки в течение 1-2-го года, а по некоторым данным - 3-го года жизни .
У мальчиков восстановление нормативных значений длины и массы тела происходит дольше, чем у девочек, хотя к 7-9 годам разница между исследуемой группой и контрольной группой доношенных детей в целом нивелируется. В некоторых исследованиях указываются более длительные сроки отставания недоношенных детей от их сверстников. Так, в Швеции у 90% таких детей к 11 годам показатели массы тела отличались от таковых у доношенных сверстников. У недоношенных мальчиков значения массы тела были примерно на
5 кг меньше в сравнении с доношенными сверстниками; среди девочек статистически значимая разница по массе тела в сравнении с доношенными сверстницами нивелировалась к 7 годам .
Факторы, определяющие динамику развития глубоко недоношенных детей
Механизмы, определяющие стремительный прирост массоростовых показателей, время начала и продолжительность этого периода, не совсем ясны. Считается, что скорость прироста длины тела у недоношенных детей в большей степени обусловлена ростом родителей, хотя выраженность "скачка" качественно зависит от гестационного возраста ребенка. Тем не менее темпы физического развития ребенка в первые месяцы и годы жизни определяются комбинацией факторов -пищевых, эндокринных, генетических. Имеют значение и сроки воздействия этих факторов.
Пренатальные факторы
Кривая роста плода и его адаптационные возможности к различным воздействиям в пре- и постнатальном периодах генетически детерминированы начиная с момента зачатия. На рост и развитие плода оказывают влияние гены как матери, так и отца, в частности промоутеры гена инсулина. Геномный импринтинг гена инсулиноподоб-ного фактора роста 2 влияет на формирование фетоплацентарных взаимодействий и, следовательно, на поступление питательных веществ к плоду. Полиморфизм в гене глюкокортикоидных рецепторов также может быть связан с более высокими темпами прироста показателей физического развития у недоношенных детей в периоде раннего детства .
Отмечено влияние факторов риска церебральной патологии у недоношенных новорожденных при анализе соматической патологии у матерей, осложнений беременности и родов, характера течения родов
Здоровье недоношенных детей
и методов родоразрешения. Наличие экс-трагенитальных заболеваний значительно чаще диагностировалось у пациенток, дети которых к 1-му году жизни страдали тяжелыми церебральными поражениями. У матерей, родивших детей с тяжелыми церебральными нарушениями, в 2 раза чаще по сравнению с пациентками, родивши -ми здоровых детей, отмечалась патология сердечно-сосудистой системы, в 1,5 раза чаще - нейроэндокринные заболевания. По нашим данным, гинекологические заболевания, по всей видимости, лишь повышают риск преждевременных родов, но не влияют на исходы у недоношенных детей с ЭНМТ и ОНМТ при рождении . Фактором риска отставания в физическом развитии, по крайней мере в первые месяцы жизни, служит многоплодная беременность. В случае многоплодной беременности в 1-й месяц жизни дети прибавляют на 0,7-0,9 г/кг/сут меньше, чем при одно-плодной беременности.
Интранатальные факторы
Среди интранатальных факторов риска церебральной патологии у недоношенных детей важно выделить быстрые роды, экстренное оперативное родоразрешение по абсолютным показаниям со стороны матери. Кесарево сечение, проведенное по экстренным показаниям, способствует повышению процента здоровых детей, но не исключает риск развития тяжелой патологии. Роль кесарева сечения в снижении церебральной патологии требует дальнейшего изучения. Обращает на себя внимание тот факт, что частота кесарева сечения в общей сложности превалирует над частотой родов через естественные родовые пути как при одноплодной, так и при многоплодной беременности, особенно при сроках гестации более 28 нед. Выкидыши в анамнезе в 3 раза чаще были у матерей, чьи дети к 1-3 годам жизни имели тяжелые церебральные нарушения.
На исход здоровья детей в большей степени оказывают влияние осложнения со
стороны плода: внутриутробная задержка роста, хроническая внутриутробная гипоксия и внутриутробное инфицирование. Эти осложнения встречались в 3 раза чаще у детей с тяжелыми церебральными нарушениями, чем у детей без отклонений в нервно-психическом развитии.
Постнатальные факторы
Наибольшее влияние на динамику мас-соростовых показателей в неонатальном периоде у недоношенных детей оказывают:
ЭНМТ при рождении;
Гестационный возраст <27 нед;
Длительная респираторная поддержка;
Тяжесть сопутствующей патологии (асфиксия, массивные внутричерепные кровоизлияния, бронхолегочная дисплазия, некротизирующий энтероколит и др.).
По нашим данным, состояние здоровья детей к 1-3-му году в большей мере коррелирует с особенностями течения раннего неонатального периода и периода ново-рожденности. У матерей, дети которых были здоровы к 1-му году жизни, соматические заболевания (инфекционно-воспа-лительные заболевания, вегетососудистая дистония, нейроэндокринные нарушения) выявлялись в 2 раза реже.
Психомоторное развитие глубоко недоношенных детей
В процессе внутриутробного развития клетки мозга особенно чувствительны к воздействию факторов, которые могут способствовать формированию стойких, порой необратимых последствий, отражающихся в том числе на эмоциональной, волевой сфере ребенка и его поведении. Это положение укладывается в концепцию фетального программирования - процесса, благодаря которому какие-либо воздействия или влияния неблагоприятных факторов в критическом периоде развития
Врачу первичного звена
могут иметь продолжительные или перманентные последствия .
Количество когнитивных нарушений у недоношенных детей к 2 годам в 2 раза выше, чем у доношенных . Тактика выхаживания, несомненно, влияет на исходы психомоторного развития детей. Дети с ЭНМТ и ОНМТ при рождении, выхаживаемые в оптимальных условиях, лучше прибавляют в массе; у них меньше сроки госпитализации и реже формируется брон-холегочная дисплазия. Эти дети имеют более высокие индексы психомоторного развития по шкале Бейли в 9 и 12 мес, а к 18 мес скорригированного возраста частота неврологических нарушений и задержки развития у них ниже на 20-30% в сравнении с детьми, выхаживаемыми по традиционным методикам .
У 8-летних детей и подростков, родившихся глубоко недоношенными, отмечается снижение общего объема серого вещества головного мозга, выявляются повреждения в разных участках головного мозга, уменьшенные размеры гиппокампа, мозжечка, мозолистого тела, хвостатого ядра и таламуса. Эти данные свидетельствуют о том, что мозг, формирующийся в ходе развития ребенка, родившегося недоношенным, существенно отличается по структуре от мозга, формирующегося у доношенного ребенка .
Самый сложный вопрос - насколько пролонгированным является влияние глубокой недоношенности и незрелости. Отечественного опыта, позволяющего дать ответ на этот вопрос, нет, так как нет достаточно большой когорты детей, родившихся с ЭНМТ и ОНМТ и достигших возраста 8-10 лет. Для большинства педиатров, не связанных с неонатологией, любой недоношенный ребенок приравнен к больному ребенку, нуждающемуся в постоянной медицинской курации. Но заложен ли такой подход в самой проблеме недоношенности или он является результатом ятрогенного постнатального медицинского сопровож-
дения - вопрос, требующий специального изучения .
Заболевания недоношенных и их развитие
Наличие нозокомиальной инфекции, некротизирующего энтероколита, тяжелое течение бронхолегочной дисплазии, внутрижелудочковые кровоизлияния -факторы риска нарушения физического развития у недоношенных детей с ЭНМТ и ОНМТ. Воспалительный процесс в организме сопровождается катаболическими процессами, то же самое наблюдается при поражении головного мозга, что определяет патофизиологические механизмы задержки физического развития. Инфекционный процесс обязательно повышает потребность в питательных веществах. Характерным является порочный круг, когда при невозможности поддержания адекватного нутритивного статуса страдает иммунная система и повышается восприимчивость к инфекциям .
Влияние бронхолегочной дисплазии на темпы физического развития у недоношенных детей
У большей части детей темпы физического развития минимальны. Это результат низкого стартового потенциала роста в неонатальном периоде у детей с гестацион-ным возрастом <26 нед вследствие энергетического дефицита при искусственной вентиляции легких, больших энергозатратах на легочную вентиляцию. Длительная потребность в кислороде и невозможность перехода на полное энтеральное питание (ЭП) при бронхолегочной дисплазии создают предпосылки для отставания в физическом развитии на протяжении всего периода раннего детства .
Показатели физического развития у детей и питание в первые месяцы жизни
Возможность регуляции нарушений физического развития за счет изменения питания - доминирующая идея в обеспече-
Здоровье недоношенных детей
нии выхаживания глубоко недоношенных детей. Качество питания ребенка в первые месяцы жизни оказывает наибольшее влияние на формирование скелета, познавательное развитие, физические параметры и здоровье в целом .
Выявлена стойкая корреляция между поступлением аминокислот и энергии в 1-ю неделю жизни и психомоторным развитием: увеличение калорийности (энергетической ценности) питания на каждые 10 ккал/кг/сут приводит к повышению индекса психомоторного развития к 18 мес скорригированного возраста на 4,6 балла по шкале Бейли . Дети с низкой массой тела при рождении, не получающие адекватного количества аминокислот и белка сразу после рождения, из-за преобладания катаболических процессов теряют 90-180 мг/кг/сут азота с мочой, что эквивалентно 0,6-1,2 г/кг белка из эндогенных запасов. Потеря белка ведет к снижению не только массы тела, но и мышечной массы, что имеет значение у детей с дыхательными нарушениями, а также предрасполагает к низкой реактивности иммунной системы, а следовательно, к повышению заболеваемости и смертности .
Темпы прироста физических показателей у глубоко недоношенных детей, несомненно, связаны с их питанием после выписки из стационара. У подавляющего числа недоношенных детей к 40-44-й неделе от зачатия сохраняются особенности метаболизма и потребность в повышенном количестве макро- и микронутриентов (особенно белков, жирных кислот и электролитов) и энергии, что обусловливает необходимость продолжения обогащенного питания, хотя сроки такого подхода окончательно не определены . Дополнительная дотация 1 г/кг белка в день способствует увеличению прироста массы тела на 4 г/кг/сут.
Эволюция подходов к ЭП у глубоко недоношенных детей в последние годы включает сужение противопоказаний к раннему его началу, исключительный приоритет
грудного молока в качестве основного субстрата и дифференцированный подход к темпам увеличения энтеральной нагрузки в зависимости от степени зрелости ребенка, наличия факторов риска и признаков непереносимости ЭП. При этом в клинически благоприятной ситуации переход на полное ЭП возможен уже на 2-3-й неделе жизни ребенка с ЭНМТ и ОНМТ .
Исключительный приоритет в качестве субстрата ЭП при вскармливании недоношенных детей имеет сцеженное грудное молозиво/молоко, даже если количество его у матери незначительно. Частота некротизи-рующего энтероколита при вскармливании грудным молоком в несколько раз ниже, чем при искусственном вскармливании . Дети с массой тела при рождении менее 1250 г, получающие грудное молоко в количестве >50% от суточного объема питания, быстрее переходят на полный объем ЭП, имеют значительно меньший риск развития некротического энтероколита и реализации инфекционного процесса .
У новорожденных с массой тела менее 1000 г, находящихся как на естественном, так и на искусственном вскармливании, для удовлетворения потребности в белке 4-4,5 г/кг может понадобиться использование специального продукта - белковой добавки . Использование обогатителей грудного молока в неонатальном периоде позволяет обеспечить недоношенного ребенка необходимым количеством белка, а также способствует длительному сохранению грудного вскармливания, что является важным аспектом для физического и психомоторного развития ребенка . При искусственном вскармливании недоношенных используется двухэтапная система, предусматривающая применение двух смесей - стартовой, предназначенной для детей менее 1800 г, и последующей (так называемой смеси после выписки) для детей массой 1800 г и более . Сухая адаптированная смесь для вскармливания недоношенных в домашних условиях имеет более низкое содержание белка по сравнению со
Врачу первичного звена
смесью первого этапа, но большее содержание белка и микроэлементов (кальций, фосфор и т.д.) по сравнению с обычной адаптированной молочной смесью .
Тем не менее темпы прироста показателей физического развития у детей, находящихся на грудном и искусственном вскармливании, различаются. У детей, находящихся на искусственном вскармливании, на протяжении всего периода раннего детства имеет место большая ежемесячная прибавка массы тела по сравнению с детьми на грудном вскармливании, у них выше риск развития ожирения.
Недостаточное питание в критические периоды развития головного мозга (в первые 2 года жизни глубоко недоношенного ребенка) приводит к снижению количества нервных клеток в мозге, а следовательно, к нарушениям поведения, обучения, памяти. К 7-летнему возрасту у детей, получавших обогащенное питание, отмечается более высокий индекс психомоторного развития .
Качество жизни семей, в которых растут недоношенные дети
Психологическое состояние матери, родившей недоношенного ребенка, имеет свои особенности. Результаты оценки качества антенатальной привязанности (attachment) при патологически протекающей беременности доказали вполне очевидный факт: высокому риску невынашивания сопутствует состояние депрессии и ситуативной тревоги. Тревожно-депрессивный фон у обоих родителей тормозит развитие привязанности к малышу и оказывает влияние на психосоматическое состояние младенца и его развитие .
Преждевременные роды - тяжелый стресс для родителей и всех членов семьи. Рождение ребенка раньше срока может явиться причиной напряженных отношений в семье, семейных кризисов. Эффективность консультирования врачами по вопросам здоровья и развития недоношенного ребенка во многом определяет психоЛечебное дело 2.2016-
логический настрой родителей и качество медицинской помощи ребенку .
Озабоченность благополучием таких семей находит отклик в многочисленных специализированных программах помощи/вмешательства (intervention programs). Программы вмешательства в рамках работы с семьями детей, рожденных глубоко недоношенными, предусматривают необходимость привлечения в условиях стационара в периоде выхаживания ребенка психологов или социальных работников .
Тактика с недооценкой рисков разделения матери с малышом сохраняется до последнего времени. После рождения глубоко недоношенный ребенок, как правило, де-привирован от сенсорного контакта с матерью из-за необходимости кардиореспи-раторной поддержки и интенсивной терапии, в том числе в отделении выхаживания. Именно сочетание факторов депривации и "стереотипа недоношенного ребенка" обусловливает особые трудности дальнейшего становления взаимоотношений между родителями и недоношенным ребенком . Родственники и медицинский персонал склонны считать такого ребенка вплоть до школьного возраста более хрупким, имеющим серьезные риски развития .
Установка матери глубоко недоношенного ребенка на максимальную перспективу развития существенно влияет на результат: на ее чувствительность и отзывчивость во взаимодействии с ребенком и тем самым на его адаптацию к постнатальной жизни и развитие . Если мать верит в лучшее, она изыскивает ресурсы терпения и надежды, обращает внимание на положительную динамику развития, и ребенок существенно лучше развивается.
В отечественной практике традиционно делают акцент на соматическом и неврологическом аспектах оценки здоровья в раннем периоде детства у глубоко недоношенных детей, уделяют внимание основным инвалидизирующим состояниям: тяжелым перинатальным поражениям центральной нервной системы, сенсорному дефициту,
Здоровье недоношенных детей
бронхолегочной дисплазии, хирургическим вмешательствам, типичным для глубокой недоношенности. Подчеркивается весомый фактор повторных госпитализаций и ограничения жизненной активности.
Практический интерес представляет анализ особой траектории развития глубоко недоношенных детей, более позднего становления некоторых возможностей регуляции поведения и эмоций, концентрации внимания, усидчивости, освоения школьной программы и прочих моментов в сравнении со сверстниками . Вместе с тем важно понимать, и это подтверждается мнением людей, рожденных глубоко недоношенными, что, несмотря на возможное сохранение различий в физическом/соматическом развитии и состоянии здоровья, их оценка качества жизни не отличается от таковой у сверстников .
Заключение
Безусловно, развитие глубоко недоношенных детей зависит от влияния множества факторов и имеет определенные закономерности. Частота и тяжесть внутриутробной задержки роста плода, хронической внутриутробной гипоксии, асфиксии и последующих нарушений процессов адаптации являются прогностически значимыми для исхода преждевременных родов детей с ЭНМТ и ОНМТ и существенно влияют на частоту отклонений у них в неврологическом статусе.
Несмотря на все усилия неонатоло-гов, реаниматологов и педиатров, не всегда удается достичь оптимальных темпов прироста массоростовых показателей у недоношенного ребенка как в неонаталь-ном периоде, так и после выписки из стационара, особенно это касается детей с ЭНМТ при рождении. Роль питания в процессе выхаживания глубоко недоношенного ребенка, его влияние на динамику прироста показателей как физического, так и психомоторного развития остается доминирующим фактором.
Анализируя исходы преждевременных родов, следует отметить, что наиболее продуктивным методом их улучшения является оптимизация методов, направленных на пролонгирование беременности и родораз-решения. Принципы этапного выхаживания недоношенных детей, включая детей с ЭНМТ и ОНМТ, в стационаре, дневном стационаре, амбулаторно-поликлиниче-ском звене, внедренные в нашей стране, позволяют максимально использовать физический и психологический потенциал детского организма . Методы комплексной реабилитации по-прежнему составляют основу выхаживания глубоко недоношенных детей .
Со списком литературы вы можете ознакомиться на нашем сайте www.atmosphere-ph.ru
The Health of Babies with Extremely Low and Very Low Birth Weight
R.I. Shalina, Yu.V. Vykhristyuk, E.Ya. Karaganova, E.R. Plekhanova, E.V. Lebedev, and D.S. Spiridonov
The article deals with risk factors for the health of extremely premature babies. Risk factors of antenatal period include combined complications of pregnancy, intrauterine growth retardation, chronic hypoxia, intrauterine infection. Risk factors of intranatal period include spontaneous vaginal delivery, rapid delivery, and emergency caesarean section due to absolute indications from mother"s side. Risk factors of postnatal period include birth asphyxia, massive intracranial hemorrhages, and long-term artificial pulmonary ventilation. Cesarean section was shown to increase the frequency of birth of healthy babies. However it doesn"t exclude development of severe pathology. Key words: extremely premature baby, prenatal risk factors, antenatal risk factors, postnatal risk factors, developmental care.
1Изучен преморбидный фон женщин, родивших детей с очень низкой массой тела и экстремально низкой массой тела, состояние здоровья глубоконедоношенных детей, принципы терапии в отделении реанимации и отдаленные результаты развития детей данной весовой группы. Показана тактика и стратегия медицинской помощи маловесным детям, изучена структура и причины инвалидности у такой группы детей в зависимости от сроков перевода в специализированные отделения. В ходе выполненной работы установлено, что основной причиной инвалидности у детей, рожденных с очень низкой и экстремально низкой массой тела, является детский церебральный паралич (70 %) среди всей структуры инвалидности, далее следовали эпилепсия (20 %) и ретинопатия (10 %). Выявленные изменения диктуют необходимость в разработке стандартов по предотвращению данных осложнений.
катамнез
состояние здоровья
очень низкая и экстремально низкая масса тела
диагностика
инвалидность
детский церебральный паралич
1. Недоношенные дети в детстве и отрочестве: медико-психосоциальное исследование / А.А. Баранов, В.Ю. Альбицкий, С.Я. Волгина и др. – М., 2001. – 188 с.
2. Федорова Л., Власова О.А. Перинатальные повреждения головного мозга у детей с экстремально низкой массой тела при рождении // Перинатальная анестезиология и интенсивная терапия матери, плода и новорожденного: материалы конференции, Екатеринбург, 1999. – Екатеринбург, 1999. – С. 381–383.
3. Курносов Ю.В., Мерзлова Н.Б., Батурин В.И., Борис Г.В. Основные причины инвалидности у детей, рожденных с очень низкой и экстремально низкой массой тела в Пермском крае // Современная перинатология: организация, технологии и качество: материалы I Международного Конгресса по перинатальной медицине и VI Ежегодного Конгресса специалистов перинатальной медицины. – М., 2011. – С. 10.
4. Федорова Л.А. Неврологические исходы критических состояний раннего неонатального периода у недоношенных детей с очень низкой и экстремально низкой массой тела при рождении: автореф. дис. ... канд. мед. наук. – СПб., 2003. – 21 c.
5. Шабалов Н.П. Неонатология. – СПб.: «Спец. лит.», 1997. – Т.1. – 600 с.
Развитие технологий выхаживания детей с очень низкой и экстремально низкой массой тела при рождении привело к значительному снижению летальности. В то же время внедрение новых методов интенсивной терапии и реанимации новорожденных, включающих применение современной дыхательной аппаратуры, использование неинвазивных диагностических и лечебных процедур, современной медикаментозной терапии привело к появлению ряда болезней, которые не наблюдались вплоть до середины XX столетия. Это относится к такой специфической патологии недоношенных детей, как бронхолегочная дисплазия, ретинопатия недоношенных, некротический энтероколит, которые существенно ухудшают состояние ребенка как в острый период, так и в отдаленном периоде .
Структура патологии у детей с очень низкой и экстремально низкой массой тела при рождении, перенесших реанимацию, изменяется в зависимости от совершенствования методов интенсивной терапии. Так, использование сурфактанта позволило уменьшить тяжесть синдрома дыхательных расстройств и частоту бронхолегочной дисплазии , однако частота неврологических расстройств у детей данной группы остается высокой, что требует дальнейшего совершенствования методов ранней диагностики и своевременной коррекции для улучшения прогноза их дальнейшего развития. В периодической литературе имеются единичные сообщения об изучении отдаленных результатов состояния здоровья глубоконедоношенных детей, кроме того, в последнее время остается дискутабельным вопрос по поводу сроков транспортировки глубоконедоношенного ребенка из отдаленных районов в специализированные центры, поскольку любая транспортировка, особенно маловесного ребенка, сопряжена с риском для здоровья, и любое неблагоприятное условие (шум, вибрация, звук и т.д.) может вызвать грубые изменения со стороны центральной нервной системы .
В Пермском крае имеется 51 муниципальное образование первого уровня ‒ 42 муниципальных района и 6 городских округов с максимальной удаленностью от Перми на 350 километров. На территории Пермского края проживает более 700 тысяч детского населения. В 2011 году в крае родилось 36099 детей, из них доношенными являлись 34124 (94,5 %), недоношенными 1975 (5,5 %), среди недоношенных 227 (11,5 %) родились с ОНМТ, 95 (4,8 %) с ЭНМТ.
Цель работы: изучить катамнез детей, рожденных с очень низкой и экстремально низкой массой тела в период с 2000 по 2009 г. и дать оценку их состояния здоровья.
Материал и методы исследования
Отдаленные наблюдения были проведены у 64 детей из 216 обследованных в возрасте от 2 до 10 лет жизни, рожденных с ОНМТ и ЭНМТ. Все эти дети находились на лечении в отделении реанимации новорожденных Пермской краевой детской клинической больницы (ПКДКБ).
Проведен анализ медицинской документации 216 недоношенных детей с массой тела при рождении от 650-1488 грамм со сроком гестации при рождении от 26 до 34 недель, родившихся с ОНМТ и ЭНМТ в родильных отделениях участковых и центральных районных больниц Пермского края.
Результаты исследования и их обсуждение
Из 216 глубоконедоношенных новорожденных с ОНМТ и ЭНМТ, родившихся в родильных отделениях участковых и центральных районных больниц, в катамнезе обследовано 64 ребенка в возрасте от 2 до 10 лет жизни. С ЭНМТ наблюдали 8 детей из 64 рожденных (12,5 %), с ОНМТ 56 детей из 146 (87,5 %) выживших. При изучении анамнеза жизни данных детей установлено, что все они родились в родильных отделениях участковых и центральных районных больниц Пермского края, 80 детей (37,1 %) переведено в отделение реанимации и интенсивной терапии Пермской краевой детской клинической больницы (ПКДКБ) в первые сутки жизни, 136 детей (62,9 %) переведено в более поздние сроки ‒ на 2-22 сутки жизни. Транспортировка новорожденных осуществлялась бригадой реанимационно-консультативного центра (РКЦ) ПКДКБ. Все дети (100 %) перенесли транспортировку без выраженного ухудшения состояния и были госпитализированы в отделение реанимации ПКДКБ. По массе тела было выделено две группы: новорожденные с ЭНМТ - 20 детей (9,3 %), из которых выжило 12 (60 %), умерло 8 (40 %); в группу с ОНМТ вошло 196 пациентов (90,7 %), из них на следующий этап выхаживания с улучшением состояния переведено 146 детей (73,4 %), умерло 50 (26,6 %).
Результаты исследований показали, что у всех матерей (100 % случаев) имелись соматические заболевания (анемия, гипертоническая болезнь, эндемический зоб, вегетососудистая дистония, хронический гастрит), наличие урогенитальных инфекций отмечено в 77,1 % случаев и перенесенные во время беременности ОРВИ и отягощенный акушерский анамнез выявлен у всех женщин. Течение беременности, создающее риск гипоксии плода, установлено в 75,7 % случаев. Такая частота патологии беременности, по-видимому, обусловила наступление преждевременных родов в связи с расстройствами иммунно-эндокринного статуса и нарушений иммунобиологических отношений матери и плода в условиях хронической гипоксии.
Всем новорожденным, которые находились в отделении реанимации и интенсивной терапии, проводили комплексную этиопатогенетическую терапию, направленную на устранение проявлений полиорганной недостаточности, обеспечение адекватного газообмена, стабилизацию центральной и периферической гемодинамики и поддержание адекватной церебральной перфузии.
С целью стабилизации центральной гемодинамики и поддержания адекватного церебрального перфузионного давления осуществляли волемическую и катехоламиновую поддержку (дофамин, добутрекс, адреналин). Так, у 163 детей (75,5 %) применялся дофамин, у 89 (41,2 %) ‒ добутамин, титрование адреналина проводилось в редких случаях, в частности, при рефрактерном септическом шоке у 7 (3,2 %). Применение инотропных препаратов варьировалось от 1 до 26 дней, в стартовой дозе от 3 до 20 мкг/кг/мин.
Респираторную терапию проводили с использованием всех современных методов, применяемых в неонатологии. У 10 новорожденных (5 %) на фоне декомпенсированной дыхательной недостаточности и гипоксемии использовалась высокочастотная вентиляция легких (ВЧ ИВЛ).
Симптоматическая терапия включала в себя обезболивание, назначение антибактериальных, гемостатических и иммуномодулирующих препаратов. Основными препаратами, используемыми в реанимационном отделении, явились антибактериальные, противовирусные, противогрибковые препараты. Антибактериальные препараты применялись как в эскалационной схеме, так и в дескалационной схеме в зависимости от тяжести состояния ребенка, выставленного основного и сопутствующего диагноза. При неотягощенном инфекционном анамнезе у матери изначально использовалась комбинация цефалоспорины III поколения + аминогликозиды. Смена антибактериальных препаратов проводилась по всем критериям эффективности антимикробной защиты. За время лечения каждый ребенок с ОНМТ и ЭНМТ получил от 1-5 схем антибактериальных препаратов в различной комбинации. По частоте использования наиболее часто применялись цефалоспорины в сочетание с аминогликозидами.
Противовирусная терапия применялась у 136 детей (62,9 %), в последние 2 года противовирусные препараты мы применяем как с лечебной, так и с профилактической целью. Наиболее часто используемым препаратом является виферон. В последнее время в практику вошло использование иммуноглобулинов (иммуновенин, пентаглобин, назначаемых по общепринятым схемам). Противогрибковые препараты применялись у 59 детей с ОНМТ и ЭНМТ (27,3 %) с лечебно-профилактической целью, для профилактики антимикотический препарат назначался, если у ребенка длительное время фиксировался лейкоцитоз без явного очага инфекции, длительное время нахождения на ИВЛ, ЭНМТ при рождении. Основными препаратами явились дифлюкан, амфотерицин В.
В группе детей с ЭНМТ средняя масса тела при рождении составила 876,75 ± 14,21 г, на момент перевода ‒ 1321,87 ± 12,54 г, длина тела ‒ 34,87 ± 1,74 см. Оценка по Апгар на 1 минуте составила 3,25 ± 1,0 балл, на 5 минуте оценка незначительно изменилась и составила 4,25 ± 0,7 балла. В данной группе детей отмечалась более поздняя госпитализация в отделение реанимации (5 детей, что составило 62,5 %, были госпитализированы в сроке старше 7 суток жизни), что было связано с крайне тяжелым состоянием при рождении, и лечение такого ребенка проводилось на месте до стабилизации состояния и появления критериев транспортабельности. На ИВЛ было транспортировано 6 детей (75 %), на оксигенотерапии 2 (25 %). Существенные изменения в респираторной терапии появились со времен использования препаратов сурфактанта, все дети, транспортированные на кислородотерапии, получили эндотрахеально сурфактант по месту лечения, в связи с чем не потребовалось проведение инвазивной вентиляции легких.
При выписке из стационара каждый ребенок, родившийся с ЭНМТ, имел в среднем по 5,5 заболеваний. Основными диагнозами при выписке у детей, которых мы наблюдали, в катамнезе были: респираторный дистресс-синдром у 3 пациентов (37,5 %), бронхолегочная дисплазия и перинатальное поражение центральной нервной системы (ППЦНС) равнозначно у 2, что составило 25 %; неонатальный сепсис у 1 (12,5 %). Из наиболее частых осложнений встречались внутрижелудочковые кровоизлияния, перивентрикулярная лекомаляция, которые в дальнейшем и привели к инвалидизации ребенка.
Средняя масса тела детей, родившихся с ОНМТ, составила 1295,58 ± 34,72 г, на момент перевода 1526,73 ± 15,2 г. Койко-день в отделении реанимации ПКДКБ этих детей составил 18,9 ± 2,3 дня. Среднее количество заболеваний при выписке существенно не отличалось по сравнению с детьми, рожденными с ЭНМТ. Структура основных диагнозов при переводе была представлена следующим образом: внутриутробная пневмония различного генеза у 27 детей (18,5 %), респираторный дистресс-синдром - у 38 (26 %), ранний и поздний неонатальный сепсис - у 8 (5,5 %), недифференцированная локализованная внутриутробная инфекция - у 14 (9,6 %), ППЦНС - у 48 (32,8 %), бронхо-легочная дисплазия - у 6 (4,1 %).
Согласно группам здоровья, 6 детей (75 %) из восьми, рожденных с ЭНМТ, были отнесены к III группе, II и IV группа здоровья была выставлена 1 ребенку (12,5). Инвалидами детства были признаны 3 ребенка (37,5 %), основными причинами явились детский церебральный паралич (ДЦП) у 2 детей (25 %), ретинопатия тяжелой степени у 1 (12,5). Остальные дети (62,5 %) имели функциональные отклонения со стороны внутренних органов с благоприятным прогнозом заболевания, такие как БЛД легкой степени, частичная атрофия зрительных нервов, легкая задержка нервно-психического развития, патология раннего возраста в виде анемии, дефицита массы тела, офтальмопатологии.
Отдаленные результаты наблюдения 58 детей, рожденных с ОНМТ, показали, что основной причиной инвалидности явился ДЦП у 14 пациентов (70 % от общего числа инвалидности), эпилепсия и грубая задержка нервно-психического развития была признана причиной инвалидности соответственно у 2 детей (20 %), нейросенсорная тугоухость и ретинопатияV степени диагностированы равнозначно у 1 ребенка (5 %).
Распределение по группам здоровья выглядело следующим образом: II - 15 детей (25,8 %) III - 22 (37,9 %), IV - 15 (25,8 %), V - 4 (10,5 %). Таким образом, наиболее частой причиной инвалидности у глубоконедоношенныхдетей, рожденных с ОНМТ и ЭНМТ, является детский церебральный паралич.
В последнее время остается дискутабельным вопрос по поводу сроков транспортировки глубоконедоношенного ребенка из отдаленных районов в специализированные центры, поскольку любая транспортировка, особенно маловесного ребенка, сопряжена с риском для здоровья, и любое неблагоприятное условие (шум, вибрация, звук и т.д) может вызвать грубые изменения со стороны центральной нервной системы.
В первую группу вошло 14 детей, транспортированных в наше отделение в возрасте первых суток жизни из районов Пермского края в отделение при рождении в группе с ОНМТ (средняя масса 1276 ± 12,3 г) - 19 детей; в группе с ЭНМТ (средняя масса 876 ± 5,4 г) - 2 ребенка. Возраст детей от 2 до 9 лет (4,5 ± 1,3 года).
Оценка группы здоровья: II - 5 (23,8 %), III - 9 (42,9 %), IV - 7 (33,3 %) - основная причина инвалидности - детский церебральный паралич. Структура функциональных отклонений указана в табл. 1. Как следует из таблицы, наиболее частой патологией у детей, родившихся с очень низкой и экстремально низкой массой тела, явилась патология нервной системы, задержка нервно-психического развития, компенсированная гидроцефалия, не требующая хирургического лечения и без признаков нарушения витальных функций. Все такие дети проходят регулярную диспансеризацию врачом-психоневрологом с целью благоприятной адаптации. Со стороны сердечно-легочной системы имеются такие отклонения, как дефект межжелудочковой перегородки в мышечной части. Из болезней раннего возраста отмечается течение атопического дерматита. Со стороны легочной системы у детей встречается легкое течение БЛД, обструктивный бронхит. Со стороны органов зрения патология выявлена в виде косоглазия, миопии. К патологии иммунной системы были отнесены все длительно и часто болеющие дети.
Таблица 1
Структура функциональных отклонений II и III группы здоровья, n = 7
Во вторую группу вошло 30 детей, транспортированных на сроке 2-7 суток жизни. Возраст детей от 2 до 10 лет (4,8 ± 1,7 года). Масса тела при рождении в группе с ОНМТ (средняя масса 1165 ± 11,4 г) - 27 детей; в группе с ЭНМТ (средняя масса 859 ± 5,2 г) - 3 ребенка. Оценка группы здоровья: II - 9 (30 %), III - 12 (40 %), IV - 6 (20 %), V - 2 (10 %). Инвалидность была установлена у 10 детей, причинами которой явились: ДЦП у 5 детей (50 %), ретинопатия у 2 (20 %), глухота у 1 (10 %), грубая задержка нервно-психического развития у 2 (20 %). Структура функциональных отклонений представлена в табл. 2.
Таблица 2
Структура функциональных отклонений II и III группы здоровья, n = 19
В третью группу вошли дети, вывезенные в специализированные центры в возрасте свыше 7 суток жизни. Изначально такая группа детей находилась в крайне тяжелом состоянии и являлась нетранспортабельной по различным причинам. Катамнез изучен у 16 детей. Возраст детей составил от 3 до 11 лет. Среди детей - рожденные с ОНМТ - 13, с ЭНМТ - 3. Распределение по группам здоровья выявило II группу у 2 (12,5 %), III - у 7 (43,8 %), IV - у 3 (8,7 %), V - у 4 (25 %). Инвалидность имеют 7 детей (43,7 %). Основная причина - детский церебральный паралич. Структура функциональных отклонений представлена в табл. 3.
Таблица 3
Структура функциональных отклонений, n = 9
Основной причиной инвалидизации детей, рожденных с ОНМТ и ЭНМТ, является поражение центральной нервной системы различной степени выраженности и компенсации. Основной причиной является ДЦП ‒ 32,7 % среди общего количества наблюдаемых в катамнезе детей и 70,8 % в общей структуре инвалидности.
1. Основными причинами инвалидности явились детский церебральный паралич у 24,1 % детей, что составило 70 % от общего числа инвалидности; эпилепсия и грубая задержка нервно-психического развития была признана причиной инвалидности соответственно у 3,5 % детей, что составило 20 % среди общей структуры инвалидности, нейросенсорная тугоухость и ретинопатия V степени диагностированы равнозначно у 1,7 % детей - 10 % от общего числа.
2. Отдаленные результаты наблюдения показали, что основной причиной инвалидности детей, рожденных с ЭНМТ и ОНМТ, является детский церебральный паралич, поэтому необходимы мероприятия по снижению данной патологии среди недоношенных новорожденных.
3. Наибольший удельный вес у детей, рожденных с ЭНМТ в составе функциональных отклонений составили изменения со стороны центральной нервной системы в виде задержки нервно-психического развития, компенсированной гидроцефалии, что в дальнейшем требует наблюдение невролога для более благоприятной адаптации и повышения качества жизни
4. Установлена прямая связь неблагоприятного соматического, неврологического и функционального исхода у детей с экстремально низкой массой тела при рождении с критическими состояниями раннего неонатального периода, специфической соматической патологией матери.
5. Главной задачей реанимационной помощи является успешное выхаживание детей с экстремально низкой массой тела при рождении с обеспечением не только их выживания, но и обеспечения удовлетворительного качества жизни, отсутствия инвалидности.
Рецензенты:
Иллек Я.Ю., д.м.н., профессор, заведующий кафедрой детских болезней, ГБОУ ВПО «Кировский государственный медицинский университет», г. Киров;
Красавина Н.А., д.м.н., доцент кафедры педиатрии ФПК и ППС, ГБОУ ВПО «ПГМА имени ак. Е.А. Вагнера» МЗ СР РФ, г. Пермь.
Работа поступила в редакцию 14.02.2013.
Библиографическая ссылка
Мерзлова Н.Б., Курносов Ю.В., Винокурова Л.Н., Батурин В.И. КАТАМНЕЗ ДЕТЕЙ, РОЖДЕННЫХ С ОЧЕНЬ НИЗКОЙИ ЭКСТРЕМАЛЬНО НИЗКОЙ МАССОЙ ТЕЛА // Фундаментальные исследования. – 2013. – № 3-1. – С. 121-125;URL: http://fundamental-research.ru/ru/article/view?id=31160 (дата обращения: 01.02.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»